今天给大家汇报的是视野在眼科的一些应用基础。我们知道视野是青光眼诊疗和随访评估的核心,在眼科其他疾病中也有较多的应用,涵盖的内容比较多,这里先就视野的基本阅读分析和大家一起学习一下。

正常单眼视野外界上方为60°,下方75°,鼻侧60°,颞侧100°。由于眼眶和鼻梁的影响视野的外界略呈不规则椭圆形。左右眼视野叠加构成的双眼视野水平范围约200°,垂直范围135°。
生理盲点位于颞侧旁中心区,其中心距固视点颞侧15.5°,水平径线下1.5°。正常生理盲点边界整齐的垂直椭圆形,垂直径约为8°,水平径约6°。


正因为如此,很多周边检测的程序基本淘汰了。
这是Humphrey视野计静态阈值检测程序的主菜单,左侧的四项检查程序已经能覆盖临床所需的绝大部分疾病检查需求,右侧的两项基本淘汰了。

除了这两种,还有Topcon、Oculus以及一些国产的视野计。
Humphrey视野计与Octopus视野计相比也有很大的差异,从光学参数到结果计算、显示、统计分析,由于时间关系不再详述,有差异的地方再单独提一下。
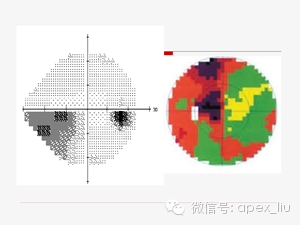
这是Humphrey视野计最常用的30-2程序的结果打印图,阅读视野其实就是要能把这个图上面的每一个字每一个图都搞懂,今天我们的任务也就是来逐一解读一下各个指标,让大家一起能看图识字并能看图说话,作出正确的判断。
![]()
自动视野计的结果显示八个主要的部分,当然还有其他的打印形式可以提供随访分析的线性回归图或GPA分析。
![]()
我们先来看一下这个基本图,每个指标的中文意义都已标注。
![]()
一般资料中包含了患者的基本信息、本次检测的参数和可靠性分析参数。最常用的报告打印方式是单视野分析(Single Field Analysis),它所代表的是单次视野检测的测试参数、测试位点阈值及与正常数据库相比较以后再进行统计学分析的各种结果。
患者信息中也有几个关键数据:患者姓名、编号、出生年月日、视力和被检测眼别、是否使用屈光矫正及矫正眼镜度数。
患者的瞳孔大小也在检测过程中自动测量并记录在案。
其中,“姓名”和生日是非常关键的,右上角提供了一个患者在同一个机器中储存的各种姓名,由于技术员录入错误会导致随访时查找资料对比的困难,因此,一定要注重姓名和生日的录入,生日一般输入准确,姓名有错误的可以根据生日查找后合并为同一个患者,有利于随访对比。
生日还有一个用处,Humphrey视野计是以每1岁为一个数据库进行正常对比,输入错误会导致对比的结果有偏差。
镜片度数是技术员根据患者的屈光度加上的镜片,这里需要提醒大家每一个患者做视野之前必须进行远近视力验光,合适的屈光度才能保证正确的敏感度结果。
投射式视野计是使用33cm距离的投射碗模拟视野屏进行检测,所以老视患者必须考虑近附加度数。
另外一个重要的部分就是可靠性分析参数。
![]()
计算机自动视野计的测量过程完全依赖于患者的主观反应,为了监测检查过程中患者是否做出了正确的应答,该仪器设置了“捕捉实验(catch trial)”程序,监视固视丢失(Fixation Losses)、假阳性错误(False Positive Errors)、假阴性错误(False Negative Errors)率,将此心理物理学特点在一定程度上量化,用来辅助判断检查结果的真实性。
如果患者对投射在生理盲点位置的刺激视标作出应答时,表明患者并未注视正前方,仪器就会记录1次固视丢失。打印输出的固视丢失采用比率形式,如 “3/10”。第一个数表示出错数,第二个数表示仪器为检查固视情况发出刺激的次数。假阳性错误、假阴性错误的结果也是类似的方法,以百分率表示。
![]()
固视监测的目的是在于观察患者在整个检测过程中是否持续地盯住了固视点,减少结果的误差。
![]()
这是几种不同的固视追踪的结果:
A 标准固视稳定性,没有任何显著性的固视丢失;
B 固视基本稳定,除了检测中有四分之一的时间有固视不佳;
C 不可靠的固视。大量的固视丢失,检测后段还有固视追踪信号的消失。
![]()
固视丢失率≥20%,数值后有“XX”提示结果不可靠。如果在检测的初期出现,技术员可以让患者停下来休息下,然后重新进行检测,保证结果的可靠性。
![]()
假阳性错误会导致假阴性结果。这可能有点难理解,简单地说,假阳性错误就是受检者不管是否真正看到视标,都会按下手中的应答器,机器会发出空响而并不给出视标刺激,如果你还是按下应答表示看到,这就是一次FP。
典型的假阳性错误是后面会提到的欣快感患者。这时,任何亮度的视标受检者都表示能看到,视野结果就不会有任何暗点,所以是假阴性结果。
![]()
这就是一个典型的假阳性错误结果,无论仪器有无投射视标,每一次受检者都作出应答,结果就是一个超高亮度的视野,阈值达到50dB,远远超出正常人的生理极限。
![]()
假阴性错误导致的是假阳性结果。这和假阳性错误刚好相反。比较容易理解的说法是:FN就是坚贞不屈的受检者,打死我也不按应答器,任凭仪器给什么视标,我看不看得见我都不按。当然除了故意作假的患者,这种极端情况是不会出现的。
大部分FN是由于患者注意力分散,技术员和旁人说话、检查室门突然被打开等等都会干扰患者,仪器在原先你看得到的位点再给一个更亮的视标,你表示看不见,那就记录为一次FN。
![]()
当然,在晚期青光眼中,有损伤的位点阈值波动本来就大,很有可能出现这会能看到的视标过一会就看不到了,仪器会误认为注意力不集中,记录FN错误。
所以,视野严重缺损时,FN的意义不大。新的SITA策略中只保留对相对正常区域的FN检测,结果会更可靠些。
![]()
这是一个晚期青光眼管状视野,可以看到假阴性错误率太高而直接不提供数值(N/A),表示没有意义。
![]()
一般资料中,还包括了本次检测所选用的程序和策略以及光学参数,这个我们下周的课程中再详细讲解。
![]()
下面我们来看看视野的主要结果图。左上方的是原始数值图,这是每个检测位点的实际光敏感度阈值。自动视野计所有的计算和分析都是根据它而得出的。
但单纯的数字结果需要非常有经验的医生才能直接进行判读,对细微的变化很难直接作出临床判断,所以仪器以原始阈值为基础设计了很多的统计分析方法来辅助临床的判断,使我们能一目了然地看到视野有无异常。
![]()
灰度图位于右上方,对于初学者来说可以对视野检测结果有一个直观易懂的初步印象,特别是有中等或严重的视野缺损时。对患者进行解释时使用灰度图也很方便,黑的就是有问题的,越黑问题越大。
![]()
新型的视野计结果中看不到这一图例,但所使用的方法是一致的。阿熙提 (ASB)是视野计光标的绝对亮度单位,分贝 (dB) 是经过转换的相对亮度单位也代表了阈值。
![]()
灰度图的设计没有考虑到时间和空间对视野结果的影响。
随着年龄的增加,视网膜的敏感度是逐渐降低的,所有患者都使用同一标准,年龄较大者灰度图上就会显示出明显的暗区;同一患者随访中,同一位点即使没有疾病的进展,后期做的视野也会比早期的视野灰度要深。
测试位点的空间位置同样影响着灰度图的准确性。
正常人视野中越靠近中心固视点的位点光敏感度越高,而离固视点越远,光敏感度就越低。
对所有位点都用同一标准去转换灰阶,越周边的位点就会比中央的位点显得灰度越深,如果再加上年龄因素的影响,年龄较大者视野周边局部灰度加深,可能被误认为是视野缺损。
上面是正常73岁老年人和39岁青年人的视野对比,可以看到,灰度图上老年人明显灰度要深一些,数值图也可以看出老年人的敏感度有所降低,但经过年龄和屈光介质校正后的模式偏差概率图中没有显示出局限性缺损,VFI接近100%,都是很正常的视野。
![]()
所以,在专业眼科医生进行分析时候基本不用灰度图,分析检测结果应该依据经过统计分析以后的概率图。
当然灰度图在揭示人为视野改变,例如由于眼镜框架的遮挡和假阳性反应造成的改变时,还是很直观有效的。
![]()
单次视野分析打印输出的左下方有两幅上下排列的图。上面为总体偏差数值图,图中的数值表示患者测试结果与同年龄正常数据库中的各视野测试点的标准值之间的差值(以分贝为单位,dB)。
下方为总体偏差概率图,是将数值图中的值经过统计分析转换成阴影符号,体现了各位点偏差(分贝)的统计意义。
总体偏差概率图的意义在于矫正了患者年龄因素后,每个位点与正常人作比较来揭示视野检测结果中可能异常的区域,以概率和相应的符号来表示。
例如:P<5%、2%和1%的相应符号分别表示少于5%、2%和1%的正常人才会出现这样低敏感性的视野。
纯黑色方格表示该位点的偏差值属于正常范围的概率低于 0.5%,也就是说99.5%可能是异常的。
![]()
位于右下角的模式偏差概率图是视野分析的核心,这句话希望大家记住,其他的忘了也不怕。
模式偏差图分为模式偏差数值图和模式偏差概率图。它与总体偏差图的区别在于,模式偏差概率图还校正了某些导致敏感度普遍下降的疾病(例如屈光间质混浊、白内障或小瞳孔)所导致的视丘高度变化的影响,从而使真正的局部暗点更加清晰。
模式偏差概率图是临床视野检查中应用最多的一个图,经过自动统计分析校正后的这个概率图给出的结果最有参考价值,是视野分析的核心。
文字太多了,来点临床图片调剂下。
![]()
对比这一患者的模式偏差图与总体偏差图,可以看到,STATPAC 调整了白内障导致的敏感度普遍下降,说明模式偏差图可以去除白内障的影响。
![]()
概率图的最大优点是它可以忽略正常范围内的变异值而突出显示有可能被忽略的微小但有临床意义的病变。
早期的视野缺损通常较早期在概率图中显示,而不能在其他图中显示。
早期青光眼患者灰度图和总体偏差图都未见明显视野缺损,但在模式偏差图中已显示出旁中央暗点。
![]()
这也是早期青光眼,灰度图未见视野缺损,模式偏差图有下方的鼻侧阶梯。
![]()
从患者六次连续随访对比中可以看到,只有模式偏差概率图显示了逐渐出现的暗点,形成小的鼻侧阶梯。
![]()
这是一个白内障合并青光眼患者两次视野的比较。
左图为白内障术前,可以看到整个视野普遍敏感度下降明显,总体偏差图缺损严重,但模式偏差图中校正了普遍性下降,只显示了下半视野的局部视野缺损。
在右图白内障术后可以看出,把导致普遍敏感度下降的白内障因素去除后,总体偏差图中暗点明显减少,而模式偏差图中青光眼导致的局限性视野缺损并没有明显变化。
所以,无论有没有白内障或屈光混浊,只要看右下角的模式偏差概率图就可以看到真正的暗点。
![]()
模式偏差分析是通过假设至少若干测试点未受局部暗点的影响,矫正间质混浊和其他常规视野缺损带来的影响。
如果视野缺损相当严重,以致几乎所有测试点都处于局部缺损范围内,则模式偏差分析不再有效。
MD超过-20dB时,可认定测试点普遍受到局部暗点的影响,新的Humphrey视野计中将不再进行模式偏差分析,而是参见总体偏差图,在打印结果模式偏差图位置会被替换为文字“Pattern Deviation not shown for severely depressed fields. Refer to Total Deviation (因视野严重缺损未显示模式偏差图,请参见总体偏差图)”。
![]()
青光眼半视野检测可将视野分为上、下半视野5个相对应的镜像区域进行对比评估,如果上下方对应区域有差异提示早期视野异常,并用简单的语言来表示分析结果。
GHT 可评估各区域对中的差异的严重性,并打印以下结果之一:WITHIN NORMAL LIMITS (正常范围内)、OUTSIDE NORMAL LIMITS(超出正常范围)或 BORDERLINE(临界)、GENERAL REDUCTION OF SENSITIVITY(普遍敏感度下降)、ABNORMALLY HIGH SENSITIVITY (异常的高敏感度)。
![]()
以往我们都把视野中的MD、PSD、MS称为视野指数,英文原文是Global indices,但后来出现了VFI(visual field index),这个确切地翻译为视野指数,就把原来的各种指数的统称改称为“总体视野指数”,以便区别。
正常人平均缺损在0上下离散。较大的 MD 可能表示病人的整个阈值较低,也可能是视野的一部份出现明显缺损,而其他部份无缺损,因此MD只能反映整体的普遍缺损情况,无法辨别局部的缺损。
要明确MD所代表的实际缺损情况必须要结合总体偏差图和模式偏差图一起进行分析。
GHT的敏感性和特异性不是特别理想,因此目前在临床上已较少应用。
![]()
PSD是去除了年龄和屈光间质的影响后的受测视野与标准参考视野间的偏差。它反映的是由局部视野缺损所引起的视野的不规则性。
较小的 PSD 表示视岛平滑,没有明显的局部缺损。较大的 PSD 表示视岛不平滑,可能是由于患者变异或局部视野缺损所致。
![]()
MD和PSD分别代表了整体和局部的视野缺损,MD是线性变化的,而PSD不是。
在MD缺损严重时,由于整个视岛的敏感度都降得非常低,PSD值反而会变小,相当于正常时30米高的视岛(MD=0)上有20米深的一个局部深洞(PSD=20),如果视岛降低到了只有10米(MD=-20),那么这个局部的洞,即使再变化也最多只有10米深了(PSD=0~10),从数值上来看反而变小了。
PSD这样的非线性变化特征一定程度限制了它的应用,不能作为分期或进展的分析指标。
MD和PSD两个指数只能对视野进行概括性地判断,并不用于临床诊断,而是用于随访中追踪检测的指标,同时在科研中可用于对疾病病程进行不同阶段的分组。
![]()
这几个指数已经基本不用了。
看看下面这个管用的。
![]()
由于既往的视野指数难以准确、全面地反映视网膜的实际功能状态和青光眼视野损害具体程度,研究者又开发了新的视野指数VFI来反映患者总体的视功能。
VFI的计算结果表示为百分数,VFI 等于 100% 表示测试视野未显示任何比正常人低 5% 或以上的点,完全没有缺损。VFI 值会随着视野缺损的进展而下降,VFI 等于 0% 表示视野无光感。
![]()
VFI设计为反映视网膜神经节细胞的丢失状况,因此,考虑到视网膜神经节细胞在正常视网膜中心的密度更高,它将中央视野30°内检测位点从内到外划作5个环形分区,从中央到周边每个分区权重系数逐渐降低进行加权计算。
经加权的 VFI体现了视网膜中央位点比周边位点更重要的特点,是评价视功能变化的一项更好的指标。
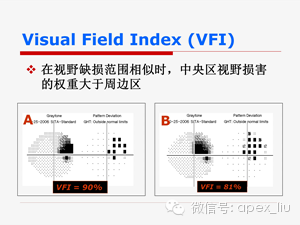
从上图可以看出,在视野缺损范围相似时,靠近中央区视野损害的权重大于周边区,VFI就更差一些。
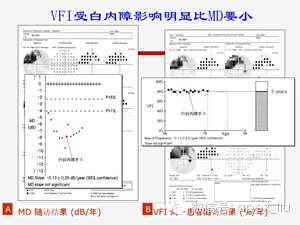
从连续随访的患者MD变化和VFI变化中可看到,MD在行白内障手术前持续下降,而在术后转为上升;VFI则不受白内障影响,一直保持平稳。